Siguiendo el rastro del Ébola
Ya habían pasado 24 horas desde que Augustine Goba, director del laboratorio de diagnóstico del Hospital de Kenema, recibió la muestra de sangre de una joven que parecía sufrir de la fiebre de Lassa. Presentaba fiebres muy altas, vómitos y días atrás había sufrido un aborto, tres síntomas típicos de esta enfermedad. Pero cuando la joven empezó a sangrar profusamente, Goba decidió realizarle una prueba adicional…
Es así como se confirma el primer caso de Ébola en Sierra Leona y se da inicio a una importante y trágica investigación que permitió entender cómo evoluciona este letal virus directamente en los humanos.

Laboratorio de diagnóstico del Hospital de Kenema, Sierra Leona. Fuente: Stephen Gire/NPR.
Brote en el funeral
El 6 de diciembre del 2013, un niño de dos años muere a causa de una extraña enfermedad en el poblado de Guéckédou, Guinea, cerca de la frontera con Liberia y Sierra Leona. Los síntomas que tuvo fueron fiebre, diarreas y vómitos incontrolables. Nadie se imaginaba que fuera el Ébola pues esta enfermedad nunca se había dado en la zona. Una semana después muere su madre, luego su hermana de tres años de edad y finalmente su abuela. Todos presentaban los mismos síntomas, pero nadie sabía qué los había matado.
Dos asistentes al funeral de la abuela también fueron contagiados y llevaron la enfermedad a sus respectivas aldeas. Un enfermero lo llevó a otra, donde contagió a su médico y familiares. Para el momento en que se determinó que se trataba de un brote de Ébola —cuatro meses después—, decenas de personas ya habían muerto en ocho comunidades de Guinea y la enfermedad, al parecer, ya había traspasado las fronteras de Liberia y Sierra Leona. La alerta mundial estalló.
[Más información en este estudio publicado en The New England Journal of Medicine]

Médico atendiendo a una paciente con ébola en Guinea. Fuente: Sylvain Cherkaoui/Cosmos/NPR.
El Ébola no tiene cura, razón por la cual un curandero local (originario del poblado de Koindu en Sierra Leona, a unos 150 Km de Guéckédou) empezó a dar tratamiento a los enfermos en base a plantas medicinales. El curandero no tardó en contagiarse. Cae muy enfermo y muere a mediados de mayo.
La joven de la que hablamos al iniciar esta historia, participa en el funeral del curandero y es ahí donde contrae el virus del Ébola junto a otras 13 mujeres que se encargaron de limpiar y preparar el cadáver para la ceremonia. Un equipo de investigadores del Ministerio de Salud de Sierra Leona, enviados a la zona para determinar las causas del brote, tomaron muestras de sangre a 12 de las 13 infectadas y las enviaron a Estados Unidos para analizar el genoma del virus.
***
Larga travesía
En verano de 1976, el Dr. Ngoy Mushola visitó una recóndita aldea en Zaire (actualmente República Democrática del Congo). Oyó que cerca a las orillas del río Ébola la gente se moría de una extraña enfermedad. Con el tiempo, los científicos identificaron a un pequeño virus alargado como el responsable. Le dieron el nombre de Ébola —tal como el río.
Hasta ahora se han descubierto unos cinco tipos del virus del Ébola, siendo el de Zaire el más letal de todos. El virus solía aparecer y desaparecer repentinamente, matando a unos pocos centenares de personas durante cada brote. Sin embargo, el virus siempre se mantuvo en África Central, tal como se aprecia en la siguiente figura:
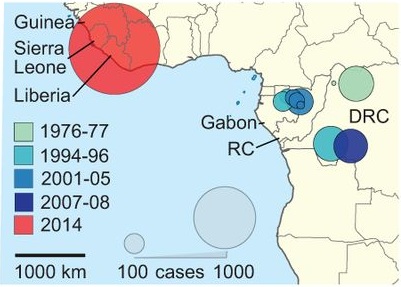
Brotes de Ébola. Se ve que el virus se mantuvo en África Central al menos por 38 años, hasta el pasado mes de diciembre. Fuente: Gire et al. (2014) Science.
¿Cómo llegó este virus hasta Guinea, en el oeste del continente africano, a más de 3.500 Km de su lugar de origen?
Al principio, algunos investigadores sospechaban que se trataba del Ébola del tipo Taï Forest, el cual se esconde en los bosques del Parque Nacional Taï, en Costa de Marfil (país fronterizo con Guinea). Pero los análisis genéticos revelaron que el virus era del tipo Zaire. Era un misterio.
Muchos indicios apuntan a que el virus pudo viajar como polizonte en los murciélagos frugívoros, un pequeño mamífero volador que recorre grandes distancias y que, además, puede ser infectado por el Ébola sin sufrir la enfermedad. En otras palabras, es un reservorio natural.
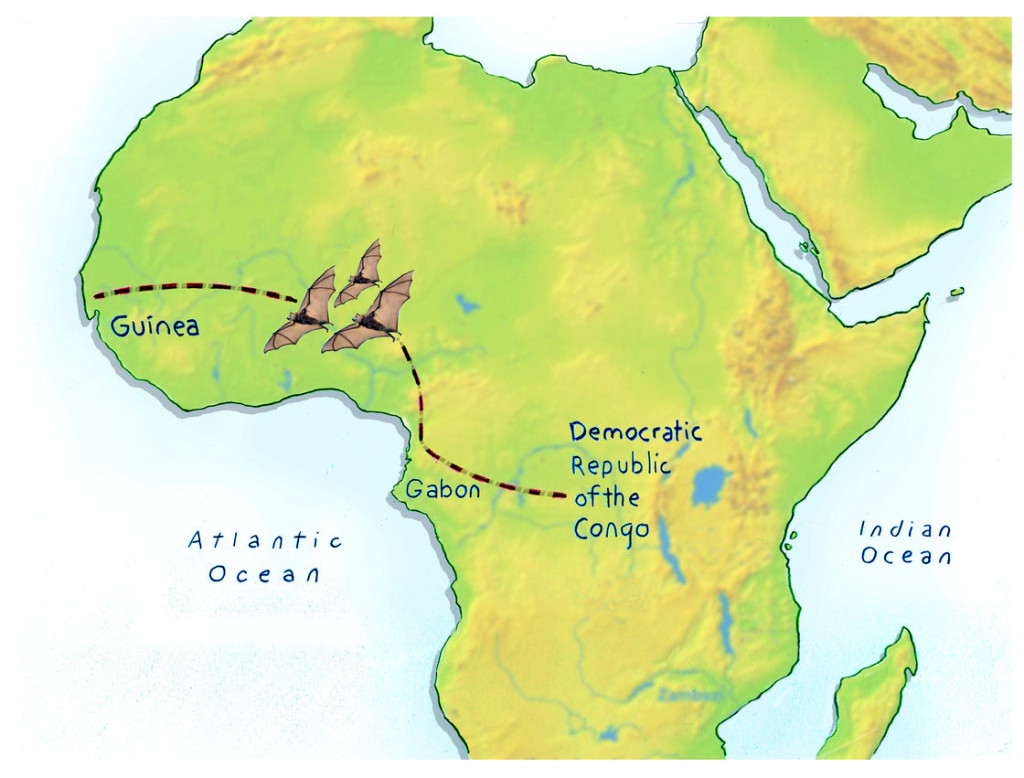
La travesía del virus del Ébola posiblemente a través de murciélagos. Fuente: NPR.
Sin embargo, por ahora se desconoce exactamente qué especie es la responsable de transmitir el virus y el mecanismo cómo lo hace. Es posible que el niño de dos años de Guinea —el “paciente cero”— pudo comer una fruta contaminada con los desechos de un murciélago infectado con el Ébola.
***
Siguiendo el rastro del virus
Entre fines de mayo y mediados de junio de este año, el Ministerio de Salud de Sierra Leona envió a Estados Unidos un total de 99 muestras de sangre de 78 pacientes, los cuales representaban al 70% de los infectados por Ébola hasta ese momento, con el objetivo de secuenciar y analizar el genoma del virus.
La responsable de este arduo trabajo fue la Dra. Pardis Sabeti, quien lideró un equipo de 58 personas, entre investigadores, médicos, enfermeras y técnicos de laboratorio, principalmente sierraleoneses.
Una vez obtenida la secuencia genética de las 99 muestras de Sierra Leona, Sabeti y su equipo las compararon con otros 20 genomas de brotes de Ébola pasados y elaboraron un árbol filogenético. Los árboles filogenéticos son una forma de representar la relación que existe entre diversos organismos en función a la similaridad de su ADN (en este caso, ARN). Algo así como un árbol genealógico.
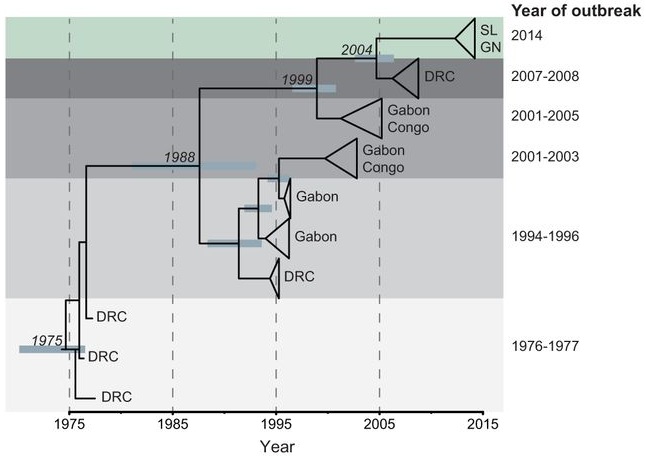
Árbol filogenético de los diferentes virus del Ébola. Fuente: Gire et al. (2014) Science.
El árbol nos muestra claramente que el virus del Ébola responsable del brote del 2007 – 2008 y el actual evolucionaron por caminos separados a partir de un ancestro común que estuvo oculto en África Central en el 2004. Estos datos apoyan la teoría de que el virus actual se diseminó a través de sus reservorios naturales (posiblemente los murciélagos frugívoros) durante la última década, desplazándose más de 3.500 Km hacia el oeste.
Un análisis más detallado de los 99 genomas secuenciados de Sierra Leona y los tres de Guinea revela nuevas sorpresas. La primera es que el linaje del virus que actualmente ronda por estos países apareció en febrero (marcado en verde oscuro), tres meses después del primer caso reportado. Identificar quién o quienes portaban esta variante revelaría la fuente de donde empezó la diseminación del virus por estos dos países.
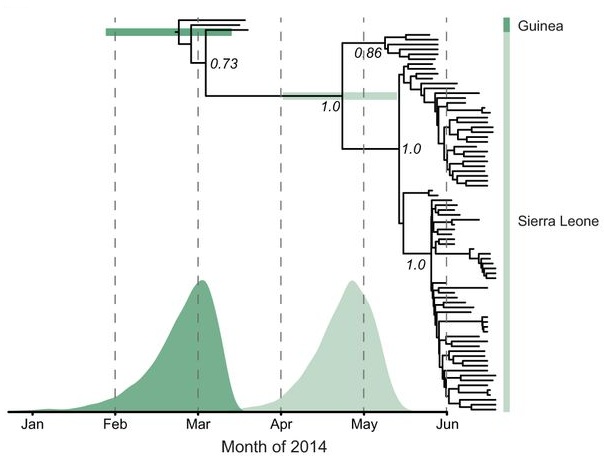
Árbol filogenético de los virus del Ébola de Guinea y Sierra Leona. Fuente: Gire et al. (2014) Science.
La otra sorpresa es que fueron dos variantes del virus los que dieron origen al brote de Ébola en Sierra Leona (marcado en verde claro), las cuales se originaron a fines de abril. Esto indicaría que el curandero que contagió a las 13 mujeres de su velorio portaba las dos variantes que por ese entonces rondaban en Guinea. Esta opción es bastante probable dado el número de infectados que fue a visitar como parte de su oficio.
El árbol filogenético también muestra que dentro de Sierra Leona, el virus ha formado dos grupos claramente definidos, que se originó a fines de mayo a partir de una de las variantes originales introducidas por el curandero.
Otra cosa alarmante es que la tasa de mutación (velocidad a la cual aparecen los cambios en el genoma) del actual virus del Ébola es el doble que el de los virus de los brotes pasados. Esta característica podría generar rápidamente nuevas variantes más resistentes, tolerantes o invisibles a los tratamientos que se vienen probando.
Sin embargo, lo positivo que encontramos dentro de esta emergencia mundial es que, hoy en día, contamos con la capacidad de hacer un análisis genómico de cientos de virus en un abrir y cerrar de ojos. Desde que llegaron las primeras muestras a Estados Unidos hasta el día en que se publicaron los resultados de la secuenciación, análisis y comparación de los genomas, pasaron solo tres meses. Hace una década, un trabajo similar hubiera tomado entre seis y nueve meses, incluso un año.
Gracias al avance de la tecnología podemos hacer seguimiento a un brote infeccioso casi en tiempo real. Esto permitirá desarrollar mejores estrategias para tratar de controlar la diseminación del virus, desarrollar fármacos mucho más eficientes y reducir el número de víctimas ante la aparición de enfermedades tan mortales como esta.
Nota: El trabajo fue dedicado a los 5 colaboradores y co-autores sierraleoneses del estudio que lamentablemente fallecieron víctimas del Ébola. Los enfermeros Mbalu Fonnie, Alex Moigboi y Alice Kovoma. El técnico de laboratorio Mohamed Fullah y el Director del Programa de Fiebre Lassa del Ministerio de Salud de Sierra Leona Sheik Humarr Khan.
Referencia:
Gire, S et al. Genomic surveillance elucidates Ebola virus origin and transmission during the 2014 outbreak Science (2014) doi: 10.1126/science.1259657

:quality(75)/2.blogs.elcomercio.pe/service/img/expresiongenetica/autor.jpg)